试题详情
- 简答题胸部
-
检查胸部时受检者取坐位或仰卧位,充分暴露胸部,男受检者暴露应下至腰部,女性受检者应在不必要暴露的时遮盖乳房,但绝不能隔着衣服检查胸部。后胸部检查取坐位,不能坐起者取左侧卧位,两手交叉抱肩或抱肘,暴露背部,从颈部至髋部。
(一)胸部的体表标志、划线及分区
1.前胸部的骨骼标志
(1)胸骨角:胸骨上部为胸骨柄,下部为胸骨体,二者交界处的突起为胸骨角,其两端恰与第2肋软骨连接,为计数肋骨及肋间的主要标志。
(2)剑突:胸骨体末端为剑突。
2.后胸部的骨骼标志
(1)第7颈椎棘突:嘱受检者低头,在低头时,颈后最凸出的棘突便是,上1个为第6颈椎,下1个为第1胸椎棘突,借此来计数棘突。
(2)肩胛下角:此角为后胸部计数肋骨及肋间的标志,当两上肢自然下垂时,肩胛下角平第7或第8肋间。
3.胸部体表划线
(1)前正中线:通过胸骨正中所做的垂直线。
(2)锁骨中线(左、右):通过锁骨肩峰端与胸骨端二者中点所做的垂直线。正常男子和儿童此线常通过乳头。
(3)腋前线(左、右):通过腋窝前皱襞的垂直线。
(4)腋后线(左、右):通过腋窝后皱襞的垂直线。
(5)腋中线(左、右):为腋前线与腋后线等距离的平行线,即由腋窝顶部向下的垂直线。
(6)肩胛下角线(左、右):通过肩胛下角所做的垂直线。
(7)后正中线:为通过脊椎棘突所做的垂直线。
4.胸部分区
(1)腋窝(左、右):上肢内面与胸壁相连的凹陷部。
(2)胸骨上窝:为胸骨上方的凹陷部。
(3)锁骨上窝:为锁骨上方的凹陷部。
(4)锁骨下窝(左、右):为锁骨下方的凹陷部。
(5)肩胛上区(左、右):为肩胛冈以上的区域。
(6)肩胛下区(左、右):为两肩胛下角连线与第12胸椎水平线
两者之间的区域,正中线将此区分为左右两部。
(7)肩胛间区(左、右):为背部两肩胛骨内侧的区域,正中线将此区分为左右两部。
(8)肋脊角(左、右):在背部由第12肋骨与脊椎构成的角度。
(9)腹上角:由两侧肋下缘汇合于胸骨下端所构成的夹角。
(二)胸壁、胸廓与乳房
1.胸壁
(1)观察胸壁有无静脉充盈或曲张。
(2)用手指轻压胸壁检查有无压痛、皮下气肿。若有皮下气肿,用手按压时,气体在皮下组织中移位,可形成捻发感或握雪感。
正常人胸壁无明显静脉可见,无皮下气肿及胸壁压痛。
胸壁静脉充盈或曲张常见于上、下腔静脉梗阻。皮下气肿多为肺、气管及胸膜外伤或病变破溃,使气体逸出,存积于皮下所致,有时也见于胸壁产气杆菌感染。肋间神经炎、肋骨软骨炎、胸壁软组织炎及肋骨骨折等可有胸壁局部压痛。白血病可出现胸骨压痛及叩击痛。
2.胸廓观察受检者胸廓有无异常,如桶状胸、佝偻病胸、扁平胸、胸廓一侧或局限性凹陷隆起等。正常胸廓外形两侧大致对称,成人胸廓前后径小于左右径,其比例约为1:1.5,小儿与老年人则前后径仅略小于左右径或两者相等。扁平胸见于瘦长体型,慢性消耗性疾病,如肺结核等。桶状胸多见于支气管哮喘、慢性支气管炎等,也可见于老年和矮胖体型的人。佝偻病胸见于佝偻病。胸廓单侧膨隆见于一侧大量胸腔积液、气胸或胸腔肿瘤等。胸廓单侧或局限性凹陷,可见于肺不张、肺萎缩、肺纤维化、广泛肺结核及胸膜粘连等。胸廓畸形常见于脊椎结核、发育畸形、佝偻病等。
3.乳房
(1)视诊:观察乳房两侧是否对称,有无皮肤色泽异常和乳头内陷、肿起,溢液、水肿、瘘管、脱皮、裂纹及溃疡。
(2)触诊:置一小枕于受检侧的肩胛骨下,将其手臂置于枕后。检查者手指和手掌平置在乳房上,压力适当(一般要触及肋骨而不引起疼痛为宜),按一定顺序做滑动触诊。先用右手触诊受检者左侧乳房,然后用左手触诊右侧乳房,手指掌面以圆周运动方式进行触摸,按内上、外上、尾部、内下、外下顺序触诊。用手指掌面触诊乳晕和乳头。
(3)触诊应注意乳房质感,触及包块时注意部位、外形、大小、数目、质地、活动度、有无压痛、边界是否清楚、与周围皮肤及组织粘连状况等。正常儿童及男子乳房一般不明显。妇女的乳房在青春期逐渐长大。青春女子乳房多呈半球形,固定于胸壁,而成年、老年妇女,乳房多下垂和呈袋状。正常乳房,有一种柔软或弹力感,内部常有颗粒或结节感(如妊娠时),无压痛。乳房红肿热痛,见于急性乳腺炎。乳房溃疡和瘘管,见于乳腺炎、结核或脓肿。乳房内肿物或包块,见于乳癌、纤维瘤、囊肿或慢性炎症、结核、乳管堵塞等。男子乳房发育,见于癌瘤、慢性肺心病肝功能障碍期、肝硬化、肾上腺皮质激素分泌过多及雌激素分泌增多等。
(三)肺和胸膜
1.视诊
(1)呼吸运动:观察受检者呼吸运动是否规则,两侧是否对称,有无增强、减弱或消失,呼吸运动的类型等。正常人呼吸运动均匀,两侧对称,深度适中,男性以腹式呼吸运动为主;女性以胸式呼吸运动为主。肺部或胸膜疾病,如肺炎、严重肺结核、胸膜炎等,或胸壁疾病如肋间神经痛、肋骨骨折等,可使胸式呼吸减弱而腹式呼吸加强。腹膜炎、腹水、肝和脾极度肿大,腹腔内有巨大肿瘤以及妊娠晚期时,腹式呼吸减弱而代之以胸式呼吸。
(2)呼吸频率、节律、深度(见一般检查)。
2.触诊
(1)胸廓扩张度(呼吸动度):常在胸廓前下部及背部检查。①前胸:检查者双手分别置于受检者两侧肋缘处,两手拇指外展并沿两侧肋缘指向剑突,拇指尖在前正中线两侧对称部位,指尖间距约2cm。后胸:双拇指在第10肋水平,对称地放于受检者后正中线两侧数厘米处’使拇指之间留出松弛的皮褶,其余手指对称地置于胸廓两侧。②嘱受检者做深呼吸运动,观察拇指随胸廓扩张而分离的距离。③两拇指随胸廓活动而对称性的离合,则两侧呼吸动度相等。若一侧移动度减小,则示该侧呼吸动度减弱,一侧呼吸动度减弱,见于大量胸腔积液、气胸、胸膜增厚、肺不张、大叶性肺炎等。双侧减弱,可见于肺气肿、双测胸膜炎、胸膜增厚或支气管肺炎等。
(2)触觉语颤;①检查者将两手掌或手掌尺侧轻轻放在受检者胸壁的对称部位(不需3用力太大);②嘱受检者用同样的强度反复发长音"一";③由上到下,前3后4,按前侧胸(前3:即锁骨下窝、第5肋间、下胸部)到后胸(后4:即肩胛上区、肩胛间区×2、肩胛下区)的顺序检查;④每个部位注意双手交叉一次,左右对比,注意语颤的强弱,分辨双测语颤的异同,有无增强或减弱。
正常人语颤.男比女强,成人比儿童强,瘦者比胖者强;前胸上部比下部强,后胸下部比上部强,右胸上部比左胸上部稍强。左右两侧的对称部位,其语颤强度基本相同。病理性语颤变化有两种:语颤增强,见于大叶性肺炎实变期、肺梗死、肺结核、肺脓肿、肺癌、压迫性肺不张等。语颤减弱,见于肺气肿、阻塞性肺不张、大量胸腔积液或气胸、胸膜高度增厚粘连等。
(3)胸膜摩擦感:①双手掌平放于呼吸运动幅度最大的前胸下前侧部或腋中线第5、6肋间。②嘱受检者做深呼吸。正常人呼吸时无摩擦感。当胸膜有炎症时,两层胸膜表面变得粗糙,呼吸时可触及胸膜摩擦感。
3.叩诊
(1)叩诊方法:间接叩诊法或直接叩诊法。
(2)叩诊顺序:先前胸,再侧胸,后背部,自上而下,从左到右,从外向内,左右对比。
(3)肺部两侧对比叩诊:①前胸叩诊:板指平贴肋间隙,与肋骨平行。自肺尖开始向下逐个肋间进行叩诊,每一肋间由外向内,从左到右,同时左右对称部位对比(图15-1)。②侧胸叩诊:双手上抬置于枕后。板指平贴肋间隙,与肋骨平行,从腋窝开始由上而下沿每一肋间从外向内,从左到右按对称部位进行双侧的对比叩诊(图15-2)。③后胸叩诊:受检者取坐位,两手交叉抱肩或抱肘。叩肩胛间区时,板指与脊柱平行;叩肩胛下区时,板指与肋间隙平行,自后胸上部开始由上而下从外向内,从左到右进行两侧对比叩诊,叩至肩胛下区时沿每一肋间从外向内,从左到右,从上到下,按对称部位进行双侧的对比叩诊(图15-3)。
 (4)胸部叩诊点参考:前、侧胸:叩16个叩诊点,即前胸部锁骨上2个点(左右各1)第2、3肋间各4个点(每肋间左右各2个,共8个)。侧胸部腋前线第4肋间2个点(左右各1个);腋前线、腋中线第5肋间4个点(左右各2个)。后胸叩12个叩诊点,即肩胛上区2个点(左右各1),肩胛间区4个点(左右各2个),肩胛下区6个点(肩胛下角下3个肋间,每肋间左右各1个点)。根据需要在某个部位可多叩几个点。
(4)胸部叩诊点参考:前、侧胸:叩16个叩诊点,即前胸部锁骨上2个点(左右各1)第2、3肋间各4个点(每肋间左右各2个,共8个)。侧胸部腋前线第4肋间2个点(左右各1个);腋前线、腋中线第5肋间4个点(左右各2个)。后胸叩12个叩诊点,即肩胛上区2个点(左右各1),肩胛间区4个点(左右各2个),肩胛下区6个点(肩胛下角下3个肋间,每肋间左右各1个点)。根据需要在某个部位可多叩几个点。
注意有无叩诊音的改变。正常胸部叩诊呈清音,音响的强弱和音调的高低与肺的含气量、胸壁厚薄及邻近器官的影响有关。一般生理变异为:前胸上部较下部稍叩浊;右肺上部较左肺上部相对叩浊;左侧第3、4肋间因靠近心脏,叩诊音较右侧相应部为浊;背部肌肉较前胸厚,故叩诊音稍浊;右侧腋下部因受肝脏影响,叩诊音稍浊;左腋前线下方因有胃泡,叩诊可呈鼓音。
胸部的异常叩诊音有以下几种:浊音或实音常见于大叶性肺炎、肺结核、肺梗死、高度肺水肿、肺硬化、肺不张、肺肿瘤、肺包囊虫病、未穿破的肺脓肿以及胸腔积液、胸膜增厚等。鼓音常见于肺空洞、气胸。过清音见于肺气肿。
(5)肺上界:肺上界即肺尖的上界。受检者取坐位,检查者立于其身后,自斜方肌前缘中点开始叩诊,此处为清音,逐渐叩向外侧,当音响由清音变为浊音处用笔做一标记,再由上述中点部位转向内侧叩诊,至清音变为浊音处做另一标记。测量此两点间的距离,即为肺尖宽度,又称Kronig峡(康尼峡)。正常宽度为4~6cm。右侧较左侧稍窄。一侧肺上界显著变小,提示该侧肺尖有肺结核、肺炎、肺肿瘤、胸膜肥厚或胸膜顶包裹性积液等。肺上界增宽见于肺气肿、气胸、肺尖部的肺大疱。
(6)肺前界:正常肺前界相当于心脏的绝对浊音界。右肺前界相当于胸骨线的位置。左肺前界则相当于胸骨旁线自第4至第6肋间隙的位置。当心脏扩大,心肌肥厚,心包积液,主动脉瘤,肺门淋巴结明显肿大时,可使左、右两肺前界间的浊音区扩大,反之,肺气肿时则可使其缩小。
(7)肺下界:一般沿锁骨中线、腋中线、肩胛下角线由上而下进行叩诊,(前胸从第2或第3肋间,后胸从第8肋间开始)当叩诊音由清音变为实音的部位,即为该垂直划线上的肺下界。右侧要求叩3条线,即锁骨中线,腋中线和肩胛下角线。左侧由于心浊音界、胃泡鼓音区、脾的影响,可只叩肩胛下角线。正常人两侧肺下界大致相同。平静呼吸时,于锁骨中线上第6肋间隙,于腋中线上第8肋间隙,于肩胛下角线上第10肋间隙。在病理情况下,肺下界降低见于肺气肿、腹腔内脏下垂。肺下界上升可见于肺萎缩、胸腔积液及膈肌上升,如鼓肠、腹水、气腹、肝大、脾大、腹腔肿瘤、膈肌麻痹等。
(8)肺下界移动度:肺下界移动度,一般只叩肩胛下角线。①先叩出平静呼吸状态时的肩胛下角线肺下界;②板指不移动位置,在原位翻转使手指腹侧向外,用笔在该处做一标记,嘱受检者深吸气后屏住呼吸片刻,迅速向下由清音区叩至实音区,重新叩出下降的肺下界,在此处做标记;当受检者恢复平静脉呼吸后,同样先叩出平静呼吸状态时的肩胛下角线肺下界;③再嘱其做深呼气后屏住呼吸片刻,然后由下向上叩诊,直至浊音变为清音再做标记;重新叩出已上升的肺下界;④测量深吸气至深呼气2个标记之间的距离,即为肺下界移动度。
正常人两侧肺下界上下移动共6~8cm(即两标记间的距离为6~8cm)。肺下界移动度减弱见于肺气肿、肺不张、肺硬变等。
4.听诊
(1)听诊方法:嘱受检者微张口,稍做深呼吸,注意每个部位听诊1~2个呼吸周期。
(2)听诊顺序:一般由肺尖开始,自上而下,从外向内,从左到右,由前胸到侧胸及背部(听诊部位参考胸部叩诊点),左右对称部位进行对比听诊。根据需要在某个部位可多听几个点。
(3)支气管呼吸音:其特点为呼气时的声音较吸气音时间长,响度强,音调高。呼气音类似舌头抬高用口呼气时发出的"哈"音。正常人在喉部、胸骨上窝和背部6,7颈椎及第1,2胸椎附近可听到此种呼吸音。
(4)肺泡呼吸音:其特点为吸气音较呼气音时间长,响度强,音调高,类似上齿咬下唇吸气时发出的"夫"音。正常人除了支气管呼吸音及支气管肺泡呼吸音分布部位外,其余的肺部均为肺泡呼吸音。
(5)支气管肺泡呼吸音:此种呼吸音为支气管呼吸音与肺泡呼吸音的混合音,又称混合呼吸音。其特点为呼气音性质与支气管呼吸音相似,但音响较弱,音调较高;吸气音性质与肺泡呼吸音相似,但音响较强,音调较高。吸气与呼气时相大致相等。正常人在胸骨角及肩胛间区第3、4胸椎水平可以听到此种呼吸音。在右肺上部锁骨上、下窝也可听到支气管肺泡呼吸音。
注意有无异常呼吸音(病理性呼吸音)。异常肺泡呼吸音主要为肺泡呼吸音减弱或消失以及肺泡呼吸音增强。肺泡呼吸音减弱或消失主要见于胸痛、肋软骨骨化、肋骨切除、重症肌无力、肋间肌炎症、膈肌瘫痪、膈肌痉挛、支气管炎、支气管狭窄、胸腔积液或气胸、肺不张、肺气肿、肺癌、大量腹水、腹腔巨大肿瘤等。肺泡呼吸音增强可见于呼吸运动增强及肺通气功能加强者,如运动后、发热、贫血、酸中毒等。异常支气管呼吸音可见于肺组织实变,如大叶性肺炎实变期;肺内大空洞,如肺脓肿或肺结核形成空洞时;压迫性肺不张,如胸腔积液压迫肺时。异常支气管肺泡呼吸音可见于支气管肺炎、肺结核或大叶性肺炎的初期。
(6)啰音:是呼吸音以外的附加音。可分为干啰音和湿啰音。正常人听不到啰音。
干啰音常见于慢性支气管炎、支气管哮喘、支气管肺炎、肺气肿、心源性哮喘、支气管内膜结核或肿瘤。湿啰音常见于肺炎、肺结核、支气管扩张、肺淤血、支气管肺炎、急性肺水肿。
(7)语音共振:检查语音共振时,嘱受检者用一般面谈的声音重复说"1、2、3",检查者用听诊器放在胸壁上可听到柔和、模糊的声音,在两侧对称部位比较其强度及性质的改变。语音共振的改变其临床意义与触觉语颤相同。
(8)胸膜摩擦音:听诊胸膜摩擦音最通常的部位是腋中线胸部的下份,正常人无胸膜摩擦音。发生胸膜摩擦音可见于急性纤维素性胸膜炎、胸膜肿瘤、尿毒症、严重脱水。
(四)心脏
1.视诊
(1)心前区隆起:观察受检者心前区有无隆起。正常人心前区与右侧相应部位基本对称。心前区隆起主要见于某些先天性心脏病或风湿性心脏病。成人有大量心包积液时,心前区可饱满。
(2)心尖搏动:观察受检者心尖搏动的位置、强度、范围。以呼吸末取切线方向观察为最好。正常心尖搏动位于左侧第5肋间隙锁骨中线内侧0.5~1.0cm处,强度适中,搏动范围直径2.0~2.5cm。
左心室增大时,心尖搏动向左下移位;右心室增大时,心尖搏动向左移位;先天性右位心时,心尖搏动则位于胸部右侧相应部位。右侧胸腔积液或气胸时,心尖搏动移向健侧;肺不张、粘连性胸膜炎时,心尖搏动移向患侧。大量腹水或腹腔内巨大肿瘤可使心尖搏动位置上移。左心室肥大时,心尖搏动增强,范围也较大,可呈抬举性心尖搏动。甲状腺功能亢进及发热时,可使心尖搏动增强;心肌炎时,心尖搏动减弱并较弥散;心包腔积液、左侧胸腔积液或肺气肿时,心尖搏动可减弱或消失。
(3)心尖搏动以外的异常搏动:观察除心尖搏动外,心前区其他部位有无异常搏动。如胸骨左缘第3、4肋间搏动见于右心室肥大;剑突下搏动见于肺气肿或肺气肿伴有右心室肥大,也可由腹主动脉搏动所致;胸骨右缘第2肋间及其附近或胸骨上窝搏动,见于升主动脉或主动脉弓动脉瘤。正常人心前区除心尖搏动外,一般无其他搏动。
2.触诊
(1)心尖搏动及心尖搏动以外的异常搏动:用触诊进一步证实视诊所见。检查者以右手示指与中指或全手掌置于受检者心前区,触诊心尖搏动及其他搏动的位置、范围、强度。
(2)震颤:①检查者将全手掌或手掌尺侧置于受检者心前区不同部位进行触诊;②从二尖瓣区开始→肺动脉瓣区→主动脉瓣区→主动脉瓣第2听诊区→三尖瓣区;③触及震颤应注意其部位及出现的时期(分收缩期、舒张期、连续性3种)。
正常人心前区触不到震颤。主动脉瓣区收缩期震颤见于主动脉瓣狭窄,肺动脉瓣区收缩期震颤见于肺动脉瓣狭窄。胸骨左缘第3、4肋间收缩期震颤见于心室间隔缺损。二尖瓣区舒张期震颤见于二尖瓣狭窄。胸骨左缘第2肋间及其附近连续性震颤见于动脉导管未闭。
(3)心包摩擦感:检查者将全掌或手掌尺侧置于受检者心前区进行触诊(一般在胸骨左缘第4肋间易触及)。正常人无心包摩擦感。心包炎时可触及心包摩擦感。
3.叩诊检查心脏相对浊音界(表15-1)。
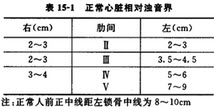 (1)受检者取坐位时,检查者对面而坐,左手叩诊板指与心缘平行(即与肋间垂直)。受检者取卧位时,检查者位于受检者右侧,左手叩诊板指与心缘垂直(即与肋间平行)。
(1)受检者取坐位时,检查者对面而坐,左手叩诊板指与心缘平行(即与肋间垂直)。受检者取卧位时,检查者位于受检者右侧,左手叩诊板指与心缘垂直(即与肋间平行)。
(2)用力均匀,采用轻叩法。
(3)先叩左界。从心尖搏动最强点外2~3cm处开始(一般为左第5肋间锁骨中线外1~2cm)由外向内,叩至浊音时用笔做一标记,再叩上一肋间,直至第2肋间,均在清音变为浊音处做标记。
(4)后叩右界。先叩出肺肝界,于其上一肋间(通常为第4肋间)由外向内叩出浊音界,再依次上移,叩至第2肋间为止。分别做标记。
(5)用硬尺测量前正中线至各标记点的垂直距离。再测量左锁骨中线至前正中线的距离。
左心室增大,心浊音界向左下扩大,常见于主动脉瓣关闭不全、高血压性心脏病等。右心室增大,心浊音界向左右两侧扩大,向左增大较为显著。左心房与肺动脉扩大使心浊音区外形呈梨形,常见于二尖瓣狭窄。主动脉扩张、主动脉瘤及心包腔大量积液,心底部浊音界扩大,第1~2肋间隙浊音区增宽。
全心功能不全、心肌炎、心肌病及心包腔积液,双侧心界扩大。
大量胸腔积液、气胸时,心界在患侧叩不出,在健侧移向外侧;肺浸润和肺实变、肺部肿瘤或纵隔淋巴结肿大时,因心浊音区与胸部病变的浊音区连在一起,则真正的心浊音区无法叩出。肺气肿时,可使心浊音区变小或叩不出。腹腔大量积液、巨大肿瘤等可使膈肌上升致使心脏呈横位,心脏的左、右界均扩大。
4.听诊受检者取坐位或仰卧位,必要时可变换体位以利听诊。
(1)听诊部位:①二尖瓣区:正常在心尖部,即位于左锁骨中线内侧第5肋间处。心脏增大时,心尖向左或向左下移位,这时可选择心尖搏动最强点为二尖瓣听诊区;②主动脉瓣区:有两个听诊区,即胸骨右缘第2肋间及胸骨左缘第3、4肋间,后者通常称为主动脉瓣第2听诊区;③肺动脉瓣区:位于胸骨左缘第2肋间;④三尖瓣区:在胸骨体下端左缘或右缘。
(2)听诊顺序:从二尖瓣区开始一肺动脉瓣区一主动脉瓣区一主动脉瓣第二听诊区一三尖瓣区。各瓣膜听诊区听15s~1min,先用膜型体件,再用钟型体件听诊。
(3)心率:一般听数1min内心跳次数即可,但在心率较慢或节律不规整时,应听数2~3min内的心跳次数。正常成人心率为60~100/min。
(4)心律:正常人心律规整。但在健康儿童,青年中可有窦性心律不齐,表现为吸气时心率增快,呼气时心率减慢,一般无临床意义。听诊心律时注意有无早搏、房颤等。
(5)心音:正常心音有4个,按其出现的先后顺序称为第1、第2、第3和第4心音。通常听到的是第1和第2心音;第3心音有时也可听到,尤其是在儿童和青少年时期易听到;第4心音一般听不到。注意有无心音强度及性质改变,心音分裂、额外心音等。
心音强度改变:两个心音同时增强见于胸壁薄或心脏活动增强时,同时减弱见于肥胖、胸壁水肿、左胸腔大量积液、肺气肿、心肌炎、心肌病、心肌梗死、心功能不全、心包积液及休克等。第1心音增强见于高热、甲状腺功能亢进、心室肥大、二尖瓣狭窄、完全性房室传导阻滞。第1心音减弱见于心肌炎、心肌病、心肌梗死、左心功能不全、二尖瓣关闭不全、主动脉瓣关闭不全。主动脉瓣区第2心音增强,见于高血压、主动脉粥样硬化。肺动脉瓣区第2心音增强,见于二尖瓣狭窄、左心功能不全及左至右分流的先天性心脏病。主动脉瓣区第2心音减弱,见于主动脉瓣狭窄或关闭不全。肺动脉瓣区第2心音减弱,见于肺动脉瓣狭窄或关闭不全。
心音性质改变:钟摆律、胎心律可见于心肌炎、心肌病、心肌梗死等。
心音分裂:第1心音分裂,在生理情况下,偶见于儿童与青年。在病理情况下,常见于右束支传导阻滞。第2心音分裂可见于健康的儿童和青少年。在病理情况下,常见于二尖瓣狭窄、房间隔缺损等。
(6)额外心音:肺动脉收缩早期喷射音,见于房间隔缺损、动脉导管未闭、轻度或中度单纯性肺动脉瓣狭窄等。主动脉收缩早期喷射音,见于主动脉扩张、高血压、主动脉缩窄等。收缩中、晚期喀喇音,见于特发性二尖瓣脱垂、缺血性心脏病、肥厚性心肌病、风湿性心脏病、房间隔缺损等。左心室舒张期奔马律,常见于高血压性心脏病、冠状动脉粥样硬化性心脏病、心肌炎、心肌病、二尖瓣关闭不全、大量左向右分流的先天性心脏病及心功能不全等。右心室奔马律较少见,常见于肺动脉高压、肺动脉口狭窄或肺源性心脏病。收缩期前奔马律,多见于冠状动脉粥样硬化性心脏病、高血压性心脏病、主动脉瓣狭窄、心肌炎、心肌病等。重叠型奔马律,见于左或右心功能不全伴有心动过速时,也可见于风湿热伴有P-R间期延长与心动过速的病人。在二尖瓣狭窄时,如听到二尖瓣开放拍击音,表示瓣膜尚有一定的弹性,可作为二尖瓣分离术适应证参考条件之一,当瓣膜有严重的钙化或纤维化以及合并有二尖瓣关闭不全时则该音消失。心包叩击音,见于缩窄性心包炎。
(7)杂音:心脏杂音是心音以外持续时间较长的夹杂声音,它可与心音分开或相连续,甚至完全遮盖心音。听到杂音应注意部位、时期、性质、传导方向、强度和杂音与体位、呼吸及运动的关系等。部分正常人在二尖瓣区或肺动脉瓣区可听到1/6~2/6级柔和的吹风样收缩期杂音。
二尖瓣区收缩期杂音可因器质性或相对性二尖瓣关闭不全所引起,也可能是功能性的。主动脉瓣区收缩期杂音多为器质性,如主动脉瓣狭窄,亦可由于相对性主动脉瓣狭窄引起,如主动脉粥状硬化、高血压性心脏病。肺动脉瓣区收缩期杂音多为功能性的,也可见于二尖瓣狭窄、房间隔缺损等引起的肺动脉口相对狭窄以及先天性肺动脉瓣狭窄。三尖瓣区收缩期杂音大多数是由右心室扩大所引起的相对性三尖瓣关闭不全,仅极少数为器质性。胸骨左缘第3、4肋间收缩期杂音见于室间隔缺损。二尖瓣区舒张期杂音,见于风湿性二尖瓣狭窄、主动脉瓣关闭不全引起的相对性二尖瓣狭窄。主动脉瓣区舒张期杂音,主要由器质性主动脉瓣关闭不全所致。肺动脉瓣区舒张期杂音,多由相对性肺动脉瓣关闭不全所引起。胸骨左缘第2肋间及其附近的连续性杂音,见于动脉导管未闭。
(8)心包摩擦音:正常人无心包摩擦音。结核性、风湿性及化脓性心包炎、心肌梗死、重症尿毒症等可出现心包摩擦音。 关注下方微信公众号,在线模考后查看

热门试题
- 牙槽嵴承受力的能力大小,与之相关的主要因
- Ⅳ型肾小管酸中毒反映()。
- 男,40岁,678缺失,为防止义齿游离端
- 尿内儿茶酚胺及VMA升高最常见于()。
- 以下关于颌下腺炎的叙述哪项是错误的()。
- 所谓"管间侧支"是指()。
- 桥体的龈面与牙槽嵴保持一定的位置关系,下
- 关于阻生牙的叙述,错误的是()。
- 钴铬合金全冠抛光所用抛光剂是()。
- 初戴全口义齿后、对患者作使用义齿指导的内
- 休克早期血管扩张见于()。
- 中枢神经系统衰竭可表现为烦躁不安或者昏迷
- 釉质呈淡黄色的原因是()。
- 塑料全冠蜡型直接法制作,错误的是()。
- 技师对无牙颌模型的某些区域用石膏填补倒凹
- 由新生儿到成人,上颌骨宽度增长约为()。
- 对于贝尔面瘫患者,在急性期应给予面部肌电
- 简述种植义齿修复时应考虑的因素。
- 造成牙隐裂的原因有以下几方面()。
- 简述使用牙挺的方法。